ウェアラブルデバイスとは?医療におけるIoTシステムの活用方法【IoT活用事例】
Contents
☑このページで紹介している内容はシステム開発が必要です。
☑このページで紹介している内容はIoTの活用案です。
医療分野におけるIoTは「IoMT(Internet of Medical Things=医療IoT)」と特別な呼び方がある分野です。IoT機器と情報通信機器を利用して様々なデータを取得して、医療分野に活かすことを期待されています。
具体的に利用される機器は多種多様であり、生体情報や運動情報を取得するため体に身に着けるウェアラブル端末や、カメラや温度・赤外線センサー等の環境情報を取得する機器、または医療器に通信機器を組み込むことで遠隔で情報できるようにする、等の様々な手法がありそれに合わせて従来の医療分野とことなり多様な企業がかかわることになります。
但し医療分野におけるIoT「IoMT(Internet of Medical Things=医療IoT)」は軽微な情報確認・共有ツールから医療行為に関わる=人の命に係わるリスクのある分野でもある医療行為の安全性や有効性が非常に重要になります。
国内医療における課題解決には、IoTシステムの活用が有効です。生体データの継続的な取得や分析は、正確な診断・診療に大きく貢献するでしょう。その結果、現場の負担減といった効果も期待でき、最終的には患者さまへのよりよい医療サービス提供にもつながります。ユーピーアールでも、IoTを用いたサポートを行っておりますので、ぜひご相談ください。
日本における医療現場の現状と課題
国内の医療現場に横たわる、医療費や医師不足といった数々の問題。
政府もこれまで解決に向けた施策を行ってきたものの、社会の高齢化による患者増やリスクの高い分野であることも相まって、根本的な解消には至っていないのが実情です。
こうした背景を受け、政府側もIoTを含むITを活用した体制づくりに乗り出しています。
IoTは、国内の医療問題の多くを解決できるポテンシャルを秘めた仕組みです。
すでに技術自体は実用レベルに達しており、現場への導入を待つばかりといった状況が続いています。
以下から、日本の医療問題とそれを解決するIoTの現状・将来について見ていきましょう。

- 日本における医療費の増加
広く知られた事実であるものの、国内の医療分野において見逃せないのが医療費問題です。
厚生労働省がまとめた「平成28年度 医療費の動向」によれば、同年の医療費は41.3兆円。これは前年度から見れば約0.2兆円の減です。
しかし、たとえば2014年の医療費は約40兆。この数字と見比べると、ここ数年で高止まりが続いてきたことが分かります。
なお、社会の高齢化が進めば、この問題はさらに深刻度が増すとも言えるでしょう。
医療費が増えるということは、患者数が増えていると言い換えられます。
一方で、病院の数がそれに見合っただけ用意されているかと言うと疑問が残ります。
その結果、治療が必要な患者に十分な医療が届けられていない可能性も捨てきれません。
- 医療現場における深刻な医師不足
こちらもよく知られてはいますが、国内における医療現場での人員不足は未だ解決できていない問題のひとつです。
少し古いデータになりますが、さまざまな国を対象にした「臨床医密度(人口1000人あたりの医師数)」の調査によると、日本の獲得ポイントは2.1人。
これは世界標準の3分の2です。
加えて、OECD加盟国の中では実質最下位という結果でもあります。
「医療費が増えている=患者数が増えている」にもかかわらず、医師の人数は少ない。
これが、日本医療が抱える大きな問題と言えるでしょう。また、その分現場にかかる負担も増え続けていると考えられます。
- 海外におけるIoMT(医療IoT)
日本の医療業界が抱える問題を解決する方法としては、情報機器を利用したIoTに活用が有効です。
それを示すかのように、海外ではIoMT(Internet of Medical Things:医療IoT)の活用が進んでいます。IoMT分野への企業の参入も多く2014の時点でIoMTの市場は584億ドルにも達しました。
さらに2022年を迎える頃には、その規模は4100億ドルにまで拡大するとも見られています。
こうした流れを後押ししたのは、オバマ政権時代での医療分野IT化推進と考えられています。
実際に、2013年の時点でアメリカの病院では実に80%の病院が電子カルテを導入。
さらに、医療IoTを用いた遠隔治療も盛んに行われています。なお、医療IoTの導入データによれば2015年では約9500万台。
一方、2020年には6億台を突破するだろう、といった予測も立てられています。
母数の違いがあるため数字を単純に比較することはできませんが、伸び率で考えた場合、アメリカではIoMTを活用した医療への関心・注目が高いことは十分に理解できるでしょう。
- 日本におけるIoMT(医療IoT)
それでは、国内でのIoMT推進の現状はどのようになっているのでしょうか?
2017年4月に総理大臣官邸で開催された第7回未来投資会議。ここでは、遠隔治療やAI活用を前提とする新たな医療システム構築が議論されました。
IoMTも、当然議題に上がります。そして同年6月に未来投資戦略2017は閣議決定されました。
この計画では、医療ICT(情報通信技術)を活用したデータプラットフォームの構築などを含む体制構築のための規制変更などが盛り込まれています。
少し遠回りの説明となってしまいましたが、端的に言えば、日本においても今後はIoMTを含む医療ITを推進する企業の活躍が期待できる、と言えるでしょう。
こうした政府側の動きもあってか、医療IoT分野の参入企業は拡大傾向にあり、国内市場規模は2025年に1千680億円になると予想されています。これは2016年から比べると2.2倍にもなる数字です。
国内医療におけるIT化の波はすでに訪れており、かつ将来的に発展していくと考えられるでしょう。
IoTに期待される効果
それでは、IoTによって医療現場にはどのような効果がもたらされるのでしょうか? 採用する機器やシステムなどにより異なる部分はあるものの、具体的には以下のベネフィットが予想されます。
・患者にとっての安全性やサービス向上
- 情報機器から得られる生体データのより詳細な取得が医療機関側で実現することにより、正確な診断や適切な治療に結びつきリスク軽減にもなる。
・現場職員の業務改善
- IoTデバイスとそれを管理する基幹システムが導入されることによる効率化で、医師や看護師などの負担が減る。
・人件費、医材料費、設備費の削減
- 患者ではなく医師や看護師などがIoTデバイスを身に着け、人から得られる情報(動作、生体データ 等)の分析などを行えば業務改善がさらに進み、コスト削減にもつながる。
まとめますと、医療IoTは第一に、継続的な機器測定による詳細な生体情報の分析によって、診断や治療の精度を高められ、リスクが軽減できるのが導入効果です。
副次的ではあるものの、それによって現場で働く医師やスタッフへの情報共有や業務改善につながり効率性が高まる点もポイントと言えるでしょう。
医療費の増加と医師不足という課題に向き合う際に、高い貢献度を示すと考えられます。
- 分析結果からさらなるイノベーションにも期待
医療IoT分野は将来の日本医療を変える可能性も秘めています。
生体データ等の情報が診断・診療に連携されることは、迅速かつ高精度な診療計画策定につながります。
その結果、効率的かつ効果的な治療や、病気自体の予防にも役立つでしょう。こうした取り組みが継続し、生体情報の分析結果が蓄積されれば、医療における飛躍的なイノベーションの発生も十分に予想されます。
なお、ここではIoTを中心にご紹介していますが、AI等の最新技術も医療発展の要です。
テクノロジー同士の相乗効果によって、今後医療には大きな変革がもたらされると予想されます。
要素技術・役割分担
当社では、医療費や医師不足といった日本の医療問題解決の一助となるIoTソリューションをご提供しております。利用端末やシステムを、以下でご紹介します。
- ウェアラブルデバイスで生体情報の計測
ユーピーアールでは、それぞれの病院や患者さまが持つニーズにお応えするために、さまざまなタイプのウェアラブルデバイスを取り扱う企業とパートナー連携できます。
腕時計タイプだけでなく、貼り付けタイプや指輪タイプ、着用タイプをラインナップしているため、環境に合わせた選択が可能です。
なお、すべてのデバイスはBluetoothを用いたデータ送信を行えます。わざわざケーブルで接続する手間などもありませんから、患者さまのご負担にもなりません。
搭載されたセンサーでは、以下のようなデータを測定できるものがあります。
- バイタルセンサー(脈拍数・呼吸数・運動情報等)
- パルスオキシメータ(SpO2:血中酸素飽和度、脈拍数)
- 6軸加速度センサー(血圧・皮膚水分)
上記の生体データはさまざまな病変を察知するのに役立ちます。また、着用しやすいデバイスとなっているため、平常時のデータ取得への活用も可能です。
- スマートフォンを基幹とするデータ送信
生体情報を取得するすべてのウェアラブルデバイスに公衆無線の送受信機能を付けるのは、端末のスペックを考えても現実的ではありません。
通信量も膨大となるため、コスト面でも優れているとは言えないでしょう。そういった場合はスマートフォンを基幹としたネットワーク構築によるIoT導入がメジャーな考え方であると思われます。
まず、ウェアラブルデバイスが患者さんの生体データを取得。そのデータは機器に備えているBluetooth等の近距離無線通信でリアルタイムにスマートフォンへと送られます。データを受信したスマートフォンはその後、公衆無線網を使いクラウド上のプラットフォームへとデータ送信を行います。
公衆無線網は携帯電話等でも用いられる電波なので、広範囲での確実な利用が可能です。
病院内に専用のネットワークを構築する方法もありますが、初期費用などを踏まえるとこの環境がコスト面を踏まえてもベターと言えるでしょう。
- クラウドアプリケーションの活用
スマートフォンに受信された各種データを保管する場所として、当社はクラウドプラットフォームをご用意しています。専用のアプリケーションを使用することで、誰にでも簡単に閲覧・分析が可能。患者さまにはIDが振り分けられ、それぞれのサマリーも表示できます。加えて、平常時や事前設定の閾値を超えた場合などには、クラウドプラットフォーム側からアラートの発報を指定の端末に送るといった利用も行えます。
ユーピーアールの強み
当社はこれまでに、医療を含むさまざまな分野・業界での情報通信・IoT関連実績がございます。正確性と確実性が求められる分野においても、強固なパートナーシップにより複数の企業から機器を適切に選定することでユーザー様に喜んでいただけるようにサービス提供してきました。
今後も、各院さまに詳しいヒアリングを行い、それぞれのご要望にあったサービスをご提供してまいります。
なお、強みは経験値だけではございません。これらのナレッジを生かすことでIoTデバイスはもちろん、それに関連するプラットフォームやアプリケーションも自社一貫で開発。他社製品を購入するなどの費用もかからず、導入費等を大幅に抑えられます。
もちろん、環境に応じたカスタマイズも可能です。当社スタッフが積極的に開発に取り組み、コンサルティングを実施いたします。どのようなこともご相談に乗れる、細やかなサポートをお約束します。
導入の効果
実現できる医療IoTの導入効果についてご紹介します。ケーススタディ形式となっておりますので、ぜひご覧ください。

- Case Study〜より良い医療サービスを目指して〜
T病院では、入院患者に対してよりよい医療サービスの提供をと考えていました。
この際に必要となるのが、早急な対応と正確な診断が実現できる環境整備です。しかし現状、医師側が診断・診察をする以外に患者の容体を確認する情報は何もありません。
また、医師の数も決して多いとは言えない状況であるため、今よりも診断回数を増やすのも現実的ではありませんでした。
加えて、何らかの異変が患者の身体に起こった際に、何が体内で起こっていたかを正確に把握することも困難です
これらは従来の医療現場では当たり前のことでしたが、近年話題となっているIoTで解決ができるのではないかと同院は考えました。
- リアルタイム察知と早期対処
T病院からの依頼を受け、当社では患者が身に着けるためのウェアラブルデバイスを用意。
デバイスからは生体データがリアルタイムで送信されるため、患者の体調の異変をリアルタイムに察知できるようになりました。
心拍数や血圧の変化は、神経症や心臓発作、高血圧症/低血圧症、脳卒中等の原因を知るのに有効と言われています。
また、ストレス値の察知にも役立ちます。
これらのデータが事前に取得しアラートなどを送れば、万が一患者が自身でナースコールを押せない状況であったとしても早急な対応が実現するでしょう。
さらに、生体データの取得はリスク回避にも期待が持てます。
デバイスに搭載された6軸加速度センサーは運動情報や皮膚水分、血中酸素飽和度等の取得も可能となるため、熱中症/低体温症だけではなく睡眠時無呼吸症候群や風邪、インフルエンザの対策にも活用可能です。
- 生活時の生体データ履歴による精度の高い診察・診断
通常の診察・検査で分かる情報は、それぞれの時点での生体データのみです。
しかしこれらは、直前の食事や運動状況によって少なくない影響を受けると考えられます。
たまたま前日に患者が取った行動によって、普段と異なる数値が現れるのはよくあること。しかしこれでは、本当の意味での生体データを取得しているとは言えないでしょう。
一方、常時装着のウェアラブルデバイスであれば、日常的な生体データの取得も可能になります。
これらはデータとしてアプリケーション上に保存されているため、平常時における正しい数値の把握に役立ちます。
継続的に取得されたデータと診断・検査時のデータとを照らし合わせ、その差分について考慮できることは、より正確な判断にもつながるでしょう。
その結果、患者に対してどのような治療を行うのが適正なのかもより明確になりました。
- データ共有によるより良い医療サービスの構築
本当の意味での“よりよい医療サービス”を見据えた場合、必要となるのはひとつの医院における取り組みだけにとどまりません。
大切なのは地域全体が互いに情報共有を行い、地元民に対してサポートを行う地域連携医療です。
たとえば、かかりつけ医が休暇に入り、患者の診察・診断が行えない場合。患者は初対面の医師や病院を受診することになります。
当然ではありますが、この際には今までかかりつけ医に調べてもらったデータなどはありません。担当医師は、そのタイミングで測定した数値のみで診断を行うことになります。
当社のIoTを含む医療システムを導入すれば、患者の情報量が増え先述の状況の改善にもつながります。
クラウド上に蓄積されたデータは特別な機器が必要なく一般的なアプリケーションでも扱えるため、T病院と連携する医療機関であればいつでも閲覧可能。生体データ等の情報が共有されれば、緊急時の対応にも必ず役立ちます。
また、汎用的な機器で情報をやり取りすることで参入ハードルの高い医療分野にも多くの企業が参入し、情報共有されることでより高度な利用体制をつくることもできるかもしれません。
こうした体制を地域全体でつくることは、患者のリスクヘッジにも期待が持てるでしょう。
最終的には、これらのデータが地域医療サービスの平準化にもつながると考えられます。
ウェアラブルデバイス(ウェアラブル端末)とは
パソコンやインターネット、スマートフォンが普及し老若男女誰もが、情報端末を持っている時代になってきました。
通信技術やバッテリー性能が発展するにつれて、「ウェアラブルデバイス(ウェアラブル端末)」が普及しつつあります。
ウェアラブルデバイスとは和訳すると「Wearable(身につけられる)」+「Device(機器)」となり、文字通り身体に身に着けて利用する機器を指します。
主な利用方法としては、スマートフォンにBluetoothで接続し通知機器として利用する方法と、身体に身に着けることで生体データを取得する方法が考えられます。
Apple Watchをはじめとしたスマートウォッチはウェアラブル端末の代表格といえるかもしれませんが、皆さまもご覧になったことがあるのではないでしょうか?
また注目されているウェアラブルデバイスとして「スマートグラス」や医療業界でも期待をされるリストバンド型や衣服型の活動量計も挙げられます。
指輪型やクリップ型などのウェアラブルデバイスも市場に投入されています。
HACCPを踏まえた温度管理のポイント
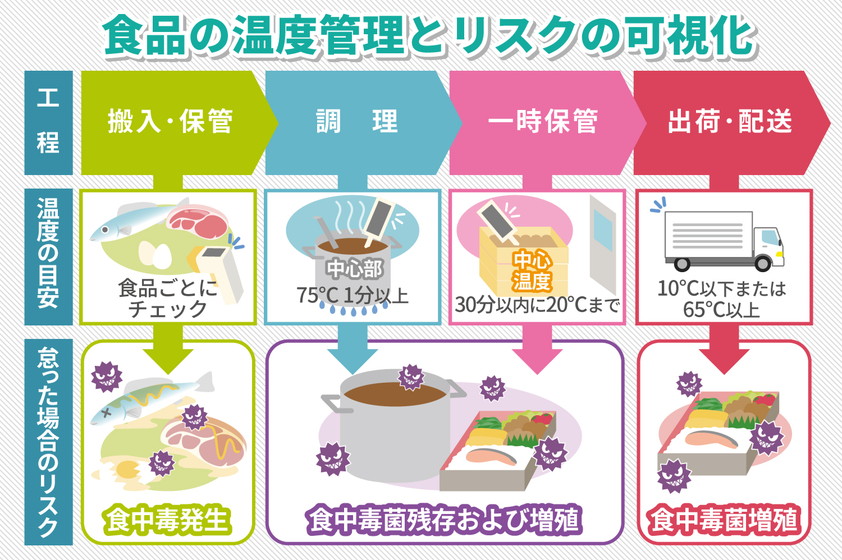
食品の温度管理には、「原材料の搬入・保管」「調理」「一時保管」「出荷・配送」の4つの工程があります。HACCP基準を守り、食中毒菌の汚染や増殖を抑えるには、それぞれの工程ごとに適切な温度管理が求められます。
原材料の搬入・保管は食品ごとに温度チェック
原材料の搬入時は、まず温度チェックを行い、適切な衛生管理がなされて通信技術いたか確かめます。もし衛生管理を怠った卸売業者や運送業者の食品を受け入れれば、食中毒発生の恐れがあります。
また、原材料の冷蔵・冷凍保管時も、食品に合わせた温度管理が必要です。食品別の保管温度の目安は後述します。
調理時は中心部を75℃で1分以上加熱
原材料を調理する際は、食品の中心部が75℃で1分間以上加熱されているかどうか中心温度を計測します。加熱が不十分な場合、原材料由来の食中毒菌が残存していたり、増殖したりするリスクがあります。
一時保管時は調理後30分以内に中心温度20℃まで
調理後、食品を一時的に保管する場合は、しっかり冷却を行いましょう。
食中毒の繁殖を防ぐには、加熱調理後から30分以内に食品の中心温度を20℃まで冷却するか、60分以内に中心温度を10℃まで冷却する必要があります。食品が調理後すぐに提供されない場合は、必ず中心温度を計測しましょう。
出荷・配送時は10℃以下または65℃以上
食品の出荷・配送を行う際は、保冷設備か保温設備のある運搬車が必要です。温度管理の目安は食品によって異なりますが、食中毒菌の増殖を避けるには、10℃以下または65℃以上の温度管理が必要です。
物流機器・輸送機器のレンタル | ユーピーアール株式会社(upr) > お知らせ > IoTソリューション > ウェアラブルデバイスとは?医療におけるIoTシステムの活用方法【IoT活用事例】


 問い合わせ
問い合わせ